Радиоволновая конизация шейки матки
Конизация (от «конус») – это хирургическое удаление конусообразного участка шейки матки и части цервикального канала. Конизация шейки матки – малоинвазивная хирургическая процедура. Чаще всего она проводится в дневном стационаре и к вечеру, после осмотра врача-гинеколога, прооперированную женщину отпускают домой.
Показания к проведению процедуры:
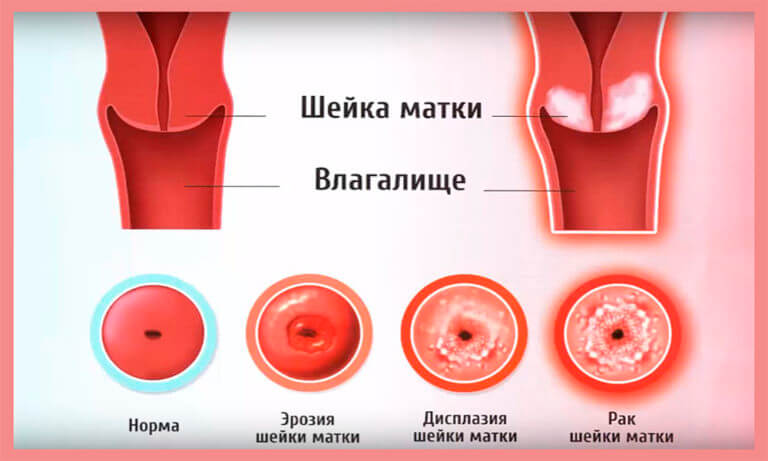
- дисплазия шейки матки, грозящая переходом в рак;
- тяжелые рубцовые деформации, возникшее при заживлении разрывов после родов;
- патологии, при которых наступают необратимые процессы деградации шейки матки (например, экпропион шейки);
- полипы, кисты, лейкоплакия, эктопия цервикального канала или шейки;
- предраковые состояния, наличие атипичных клеток в цитологическом анализе, диагностированные при взятии мазка или расширенной кольпоскопии.
Существует несколько способов конизации:
- Ножевой, при котором пораженный участок иссекается скальпелем. Это самый старый способ операции. В настоящее время применяется редко. Из-за большой величины раневой поверхности основным осложнением после него может стать значительное кровотечение и плохая заживляемость;
- Более продвинутый способ – петлевой, при котором иссечение совмещено с электрокоагуляцией (прижиганием) кровоточащих сосудов. Способ тоже довольно старый, разработанный в прошлом веке, не идет ни в какое сравнение с современными методиками;
- Лазерное удаление – высокотехнологичный современный метод. Однако, к его недостаткам следует отнести высокую стоимость и неочевидную компетентность хирурга. Рассчитать силу луча и грамотно использовать лазер – довольно сложная задача;
- Радиоволновая конизация шейки матки – наименее травматичная на сегодняшний день методика избавления от проблем в женской половой сфере, идеальная в соотношении «цена/эффективность». Остановимся на ней подробнее.
Преимущества процедуры
Кроме приемлемой стоимости, к безусловным преимуществам радиоволновой конизации шейки матки следует отнести высокую точность иссечения пораженного участка. Избыточное или недостаточное удаление мягких тканей совершенно исключено. Воздействие происходит по заданным параметрам и только на пораженные ткани.
Но главным преимуществом радиоконизации является полное сохранение детородной функции. Процедура может применяться даже к ранее нерожавшим женщинам. Грамотно проведенная операция и правильно организованный после конизации шейки матки реабилитационный период позволяет полностью забыть о проблеме и жить обычной жизнью.
Подготовка к процедуре
Как правило, конизацию шейки матки назначают на 5–10-й день менструального цикла. В этом случае заживление происходит уже в следующем цикле. Незадолго перед месячными операцию могут назначить только по оперативным показаниям.
Главными анализами при подготовке к процедуре конизации будут:
- расширенная кольпоскопия;
- цитология шейки матки и цервикального канала;
- мазок на флору и возможные половые инфекции.
Поскольку конизация хоть и малая, но все же операция, необходимо глубокое исследование крови:
- общий анализ и биохимия;
- тесты на СПИД, сифилис, гепатит B и C;
- коагулограмма и гемостаз;
- группа крови и резус-фактор.
Кроме того, понадобятся:
- кардиограмма;
- общий анализ мочи;
- УЗИ малого таза;
- флюорография.
В свете последних событий может потребоваться сертификат о прививке от COVID-19 или, если вы переболели, справка о наличии антител к вирусу.
Противопоказаниями для радиоволновой конизации шейки матки являются:
- беременность и кормление грудью;
- инвазивный рак, метастазы;
- инфекционные воспалительные процессы мочеполовой системы;
- острые респираторные заболевания;
- сердечная недостаточность.
При обнаружении половых инфекций операцию перенесут до их излечения. Сбои в состоянии здоровья стабилизируют или устранят. Однако, при констатации инвазивного рака конизация шейки бессмысленна, следует настроиться на удаление матки целиком.
Как проходит операция
В назначенный день утром женщина приходит в стационар. Операция проводится на голодный желудок. Можно принимать только негазированную воду. Такая рекомендация связана с предстоящим общим наркозом. Логичнее было бы назвать его медикаментозным сном, так как после укола пациент «выключается» на строго обозначенный период. Как правило, на 30–40 минут. Общий наркоз позволяет женщине не испытывать приступов паники и дает возможность врачу проводить процедуру в спокойном рабочем режиме. В некоторых случаях может быть использовано и местное обезболивание.
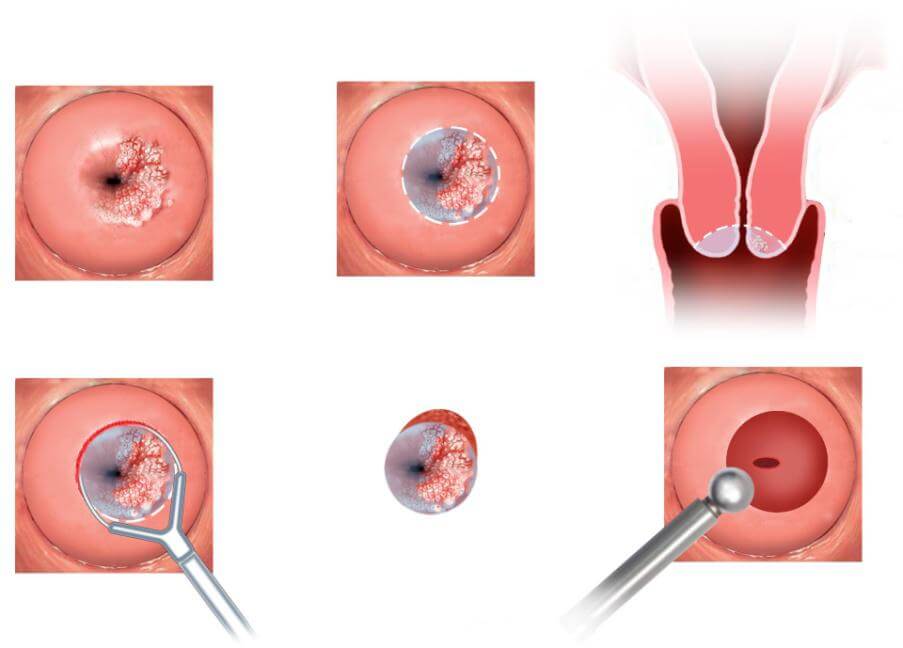
После введенной анестезии проводится асептическая обработка места оперативного вмешательства и наружных половых органов. Под ягодицы подкладывается контактный электрод. Шейка матки фиксируется. Доктор подводит радиоволновую манипулу на расстояние несколько миллиметров от слизистой, включает и, вращая по часовой стрелке, удаляет пораженные ткани. При этом поврежденные сосуды коагулируются, что позволяет избежать обильного кровотечения. Операция проходит практически бескровно. На обработанной поверхности формируется корочка, которая впоследствии отторгается без образования грубой рубцовой ткани.
Конизация сопровождается обязательным выскабливанием. Биоматериал направляется на гистологическую диагностику. Результаты исследования будут известны через 7–10 дней.
Реабилитация после процедуры, возможные осложнения
Период полной реабилитации после конизации составляет около двух месяцев, после которых необходимо прийти на контрольный прием. В первые дни после конизации пациентка может чувствовать тянущие боли внизу живота, испытывать дискомфорт при отправлении естественных функций организма. В течение 20–25 дней возможны кровянистые выделения. В норме они проходят вместе с очередной менструацией.
Для выделений необходимо использовать впитывающие прокладки. Матка после конизации очень уязвима, поэтому тампоны и спринцевания запрещены!
Внимание! Половая жизнь, подъем тяжестей, посещение бань, саун, бассейнов, купание в водоемах должны быть исключены в течение всего восстановительного периода.
Соблюдение этих рекомендаций позволит вам избежать наиболее частого осложнения – развития инфекции. Признаками возникновения осложнений являются:
- повышение температуры;
- непроходящая боль и тяжесть внизу живота;
- увеличение и изменение выделений (цвет, запах, сгустки).
При первых тревожных признаках следует незамедлительно обратиться к врачу.


